فهرست موضوعات
تاریخ 16 نوامبر 2023
-
ناباروری در مردان
-
آزمایش اسپرم
-
آزواسپرمی
-
انسداد مسیر اسپرم
-
واریکوسل و ناباروری: آیا واریس بیضه باعث بچه دارنشدن مردان است؟
- مزایا و معایب وازکتومی برای پیشگیری از بارداری
- درمان قطعی ناباروری ثانویه مردان دارای مشکل واریکوس و کمبود اسپرم
- آزواسپرمی (عدم وجود اسپرم) علت اصلی ناباروری در مردان
- تراتواسسپرمی (تغییرات ساختاری اسپرم) علت عمده ناباروری مردان
- سونوگرافی بیضه برای تشخیص بیماری ها و علت ناباروری مردان
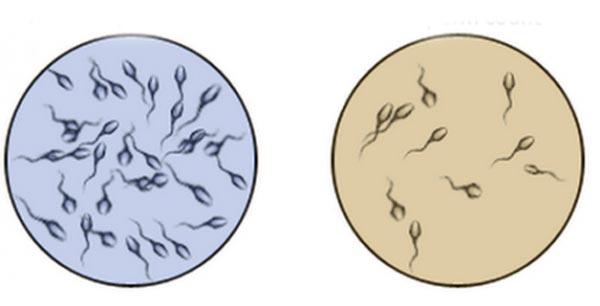
بیماری کمبود اسپرم، به عنوان اولیگواسپرم شناخته میشود. این اصطلاح برای توصیف وضعیتی استفاده میشود که تعداد اسپرمها کمتر از 15 میلیون اسپرم در هر میلیلیتر مایع منی باشد. اگر هیچ اسپرمی در نمونه مایع منی یافت نشود، این حالت به عنوان آزواسپرمی شناخته میشود. در فرآیند بچهدار شدن، تعداد اسپرم در انزال یکی از عوامل بسیار حیاتی است. بیش از یک پنجم از مردان جوان با مشکل کمبود اسپرم، یعنی کمتر از 15 میلیون اسپرم در هر میلیلیتر مایع منی، مواجه هستند. بیماری کمبود اسپرم یا کیفیت پایین اسپرم میتواند علت ناباروری در حدود 20 درصد از زوجهای مبتلا به اختلالات باروری باشد و به عنوان یکی از عوامل تاثیرگذار در ناباروری در بیش از 25 درصد از زوجها مطرح است.
در موارد كمبود اسپرم یا عدم وجود اسپرم توصیه میشود جهت بررسی عوامل باروری مردانه و سوابق پزشکی یك قرار ملاقات با متخصص تعیین نمایید. در مورد تاریخچه پزشكی، سؤالاتی خاص در مورد سابقه بیماری بیضه از شما پرسیده میشود. بهمنظور تعیین بهترین گزینه درمانی، متخصص ما سؤالاتی نیز در مورد سابقه عمل جراحی در ناحیه كشاله ران، افتادگی بیضهها در دوران کودکی و یا وجود هرگونه آسیب یا عفونت عمده در ناحیه تناسلی مطرح میکند. مشاورین ما در کلینیک تخصصی اورولوژی دکتر اسلامی آماده راهنمایی هرچه بیشتر شما در این زمینه میباشند. شما میتوانید از طریق شماره 02188343444 با کلینیک تماس حاصل نمایید.
چه عواملی موجب كمبود اسپرم میگردد؟

درحالیکه یك مرد معمولی میتواند تعداد زیادی اسپرم را چندین مرتبه در روز تولید نماید، گاهی اوقات یک عامل داخلی، مانند واریکوسل، میتواند تعداد اسپرم را کاهش دهد. عوامل خارجی مانند سیگار کشیدن، مصرف دارو، رژیم غذایی نامناسب و عدم فعالیت ورزشی نیز میتوانند در كاهش تعداد اسپرم دخیل باشند. در اینجا به برخی از عوامل خارجی که میتواند تعداد افزایش اسپرم را تحت تأثیر قرار دهد اشاره می شود:
گرما
گرما میتواند تأثیری مضر بر تولید طبیعی و افزایش اسپرم داشته باشد. این بدان دلیل است که بیضهها برخلاف تخمدانها كه در داخل شكم قرار گرفتهاند، در خارج از بدن و در کیسه بیضه قرار دارند. غوطهور شدن در وان حمام پر از آب گرم میتواند موجب توقف كامل تولید اسپرم گردد.
چاقی
چاقی در مردان میتواند موجب عقیم شدن آنها گردد، زیرا لایههای آویزان چربی موجب گرم شدن بیش ازحد بیضهها می شود.
شغل
مردانی که شغل آنها مستلزم نشستن برای ساعتهای طولانی است، مانند رانندگان كامیونی كه در مسافتهای طولانی رانندگی میکنند، به دلیل افزایش حرارت در ناحیه تناسلی ممكن است به ناباروری مبتلا شوند. در مردان معتاد به كار، استرس و خستگی بهطور بالقوه میتواند در تولید و تقویت اسپرم مداخله كند.
مقاربت مکرر
مقاربت مکرر میتواند به کمبود اسپرم منجر شود. مردان ناباروری وجود دارند که میل جنسی آنها در حدی است که باید 3-2 مرتبه در روز به انزال برسند كه این امر به كاهش تعداد اسپرم منجر می شود.
سیگار کشیدن
مصرف بیش از 20 نخ سیگار در روز به کاهش تعداد و تحرک اسپرم منجر میگردد.
مصرف بیشازحد الکل
مصرف بیش از حد الکل میتواند به ناباروری منجر شود. الکل میتواند به كاهش تولید اسپرم و هورمون مردانه تستوسترون منتهی شود.
مایع منی آلوده
مایع منی آلوده نیز میتواند یکی از علل ناباروری باشد. پیش از این تصور میشد که اوریون میتواند موجب عقیمی در مردان شود. با این حال، اکنون مشخصشده که حتی زمانی که بیضهها در اوریون به التهاب بیضه (تورم بسیار دردناک بیضهها) مبتلا شوند، احتمال عقیمی در آنها بسیار نادر است.
اختلالات بیضهها
گاهی اوقات یک یا هر دو بیضه بسیار کوچک بوده و یا در موارد نادر حتی ممکن است بیضه وجود نداشته باشد. علاوه بر این ممکن است برخی از مردان با عدم وجود مادرزادی مجرای دفران، مجرایی که از طریق آن اسپرم در طول مقاربت جنسی از بیضهها به زن منقل می شود، مواجه باشند.
داروها
عوامل دیگری که ممکن است در كاهش باروری دخیل باشند، شامل طیف گستردهای از مواد شیمیایی از جمله داروها است که میتواند كیفیت و یا تعداد اسپرم را تحت تأثیر قرار دهد. داروهای ذکرشده در زیر با ناباروری مردان در ارتباط است:
- استروئیدهای آنابولیک
- داروهای ضد فشارخون
- آلوپورینول
- اریترومایسین
- شیمیدرمانی
- سایمتیدین
- کلشی سین
- سیکلوسپورین
- دیلانتین
- جنتامایسین
- نیتروفورانتوئین
- تتراسایکلین
آنالیز اسپرم
هر مرد نابارور باید با دقت مورد بررسی قرار گیرد. معاینه دستگاه تناسلی خارجی در مردان به ندرت اختلالات غیرطبیعی را نشان میدهد. تعیین تعداد اسپرم یک فرآیند پیچیده است و در آزمایش اسپرم، عوامل مختلف اندازهگیری میشوند. ابتدا، پزشک غلظت اسپرم (میزان اسپرم در هر سیسی یا میلیمتر از مایع منی) را بررسی میکند. سپس، تعداد اسپرم موجود در مایع منی برحسب سیسی اندازهگیری میشود. بنابراین، تعداد 40 میلیون اسپرم در هر سیسی و تنها 1 سیسی از مایع منی ممکن است بهخوبی تعداد 18 میلیون و 4 سیسی نباشد. انتظار وجود بیش از 20 میلیون اسپرم در هر سیسی و 5-2 سیسی از مایع منی است.
عامل دیگری که باید اندازهگیری شود، درصد اسپرم متحرک است. 50 درصد تحرک طبیعی است. عامل بعدی مورفولوژی اسپرم است که تعیینکننده درصد اسپرم نرمال میباشد. در هنگام ارزیابی پتانسیل باروری یک نمونه، باید تمام این عوامل در نظر گرفته شود. بنابراین، یک اختلال جزئی در تعداد اسپرم ممکن است با تحرک خوب یا افزایش اسپرم جبران گردد.
درمان
گزینههای درمانی برای تقویت و افزایش اسپرم در مردان مبتلا به کمبود اسپرم به علت بیماریهای مختلف متفاوت است. بهعنوانمثال، جراحی به عنوان یکی از روشهای رایج برای درمان واریکوسل در مردان مورد استفاده قرار میگیرد. در مورد اختلال کمبود اسپرم ناشی از عفونت دستگاه ادراری، ممکن است آنتیبیوتیک برای رفع عفونت تجویز شود. گزینههای درمانی دارویی و جایگزینی هورمونی نیز میتوانند در شرایطی که کمبود اسپرم به دلیل عدم تعادل هورمونی باشد، مورد استفاده قرار بگیرند. در موارد کمتحرکی اسپرم، روشهای کمک باروری (ART) بهعنوان یک گزینه درمانی برای انتقال اسپرم به داخل دستگاه تناسلی زن مورد استفاده قرار میگیرند.
روشهای درمانی برای افزایش و تقویت اسپرم
- تزریق اسپرم به داخل سیتوپلاسم تخمك (ICSI): این روش شامل تزریق یک اسپرم واحد بهطور مستقیم به یک تخمك باهدف باروری تخمك است. تخمک بارورشده (جنین) سپس به رحم مادر منتقل میشود.
ICSI در مواردی به شما پیشنهاد میشود كه شما حداقل به مدت دو سال بهطور طبیعی برای بارداری اقدام كرده باشید و با یكی از مشكلات زیر مواجه باشید:
- عدم وجود اسپرم یا تعداد كم اسپرم در مایع منی
- اسپرم دارای کیفیت پایین
قبل از انتخاب ICSI، تیم مراقبت پزشكی شما باید هر دو مورد فوق را مورد آزمایش قرار داده و نتایج و کارایی آن برای شمارا مورد بحث قرار دهد. بعلاوه، آنها باید احتمال وجود اختلال ژنتیکی را در مسائل باروری شما موردبررسی قرار دهند. مشکل باروری در برخی از مردان ناشی از یک اختلال ژنی بر روی کروموزوم Y (کروموزوم جنسی مردانه) است. با اینحال، مگر در موارد مشكوك، شما بهطورمعمول قبل از ICSI نیاز به انجام این تست ندارید. اگر شما یا تیم مراقبتهای پزشكی به وجود یک نقص ژنی خاص مشكوك شوید، مشاوره و آزمایشات ژنتیک متناسب با آن به شما پیشنهاد خواهد شد.
- داروهای گنادوتروپین: درصورتیکه شما با سطوح بسیار پایین هورمون گنادوتروپین (که موجب تحریک تولید و افزایش اسپرم میشود) مواجه باشید، شما باید برای بهبود باروری تحت درمان با داروهای گنادوتروپین قرار گیرید. در هر حال، چنانچه هیچ علتی برای تعداد غیرطبیعی اسپرم یافت نشود، داروهای هورمونی برای شما تجویز نمیشود، زیرا این داروها در بهبود باروری مؤثر شناختهنشدهاند.
- لقاح اهدایی: به معنای استفاده از اسپرم اهداکننده ناشناس به مرد دیگر است. بهعنوان یک زن و شوهر، شما ممكن است استفاده از لقاح اهدایی را بهعنوان یک جایگزین برای ICSI انتخاب كنید. لقاح اهدایی ممکن است در موارد ابتلای مرد به یک اختلال ژنتیکی و احتمال انتقال آن به كودك نیز استفاده شود. این روش در صورت لزوم بهعنوان بخشی از IVF استفاده میشود. كلینیكی که شما در آنجا تحت درمان قرار میگیرید، باید دستورالعملهای خاص در انتخاب و غربالگری اهداکنندگان اسپرم را دنبال كند. در صورت انتخاب روش لقاح اهدایی توسط شما، باید مشاورهای مستقل در مورد کارآیی این روش برای شما و كودك احتمالیتان ترتیب داده شود.